Epigenetica
Lo que duele el azúcar
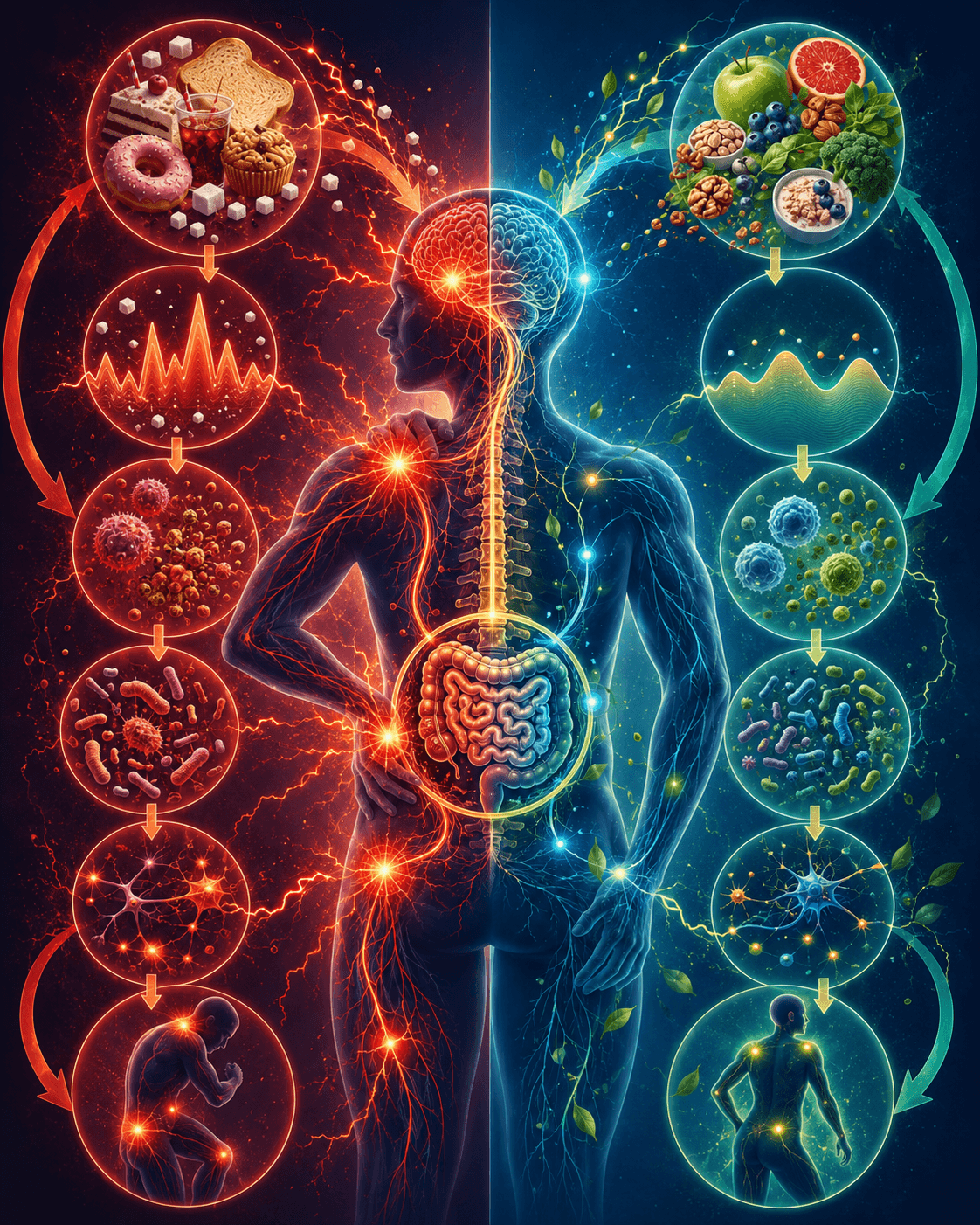
La ingesta elevada de carbohidratos refinados —azúcar, bollería, pan blanco, pasta refinada, zumos, refrescos, ultraprocesados— puede favorecer un terreno biológico donde el dolor se amplifica.

La ingesta elevada de carbohidratos refinados —azúcar, bollería, pan blanco, pasta refinada, zumos, refrescos, ultraprocesados— puede favorecer un terreno biológico donde el dolor se amplifica. No porque “el carbohidrato duela” directamente, sino porque puede activar varias rutas que aumentan inflamación, estrés oxidativo, resistencia a la insulina, disbiosis intestinal, glicación y sensibilización del sistema nervioso.
Dicho de forma muy clara:
Más picos de glucosa e insulina → más inflamación metabólica → más sensibilidad nerviosa → más dolor percibido.
Esto no significa que todo paciente con dolor tenga que eliminar todos los carbohidratos. Significa que en muchas personas con dolor crónico, fibromialgia, dolor articular, migrañas, dolor muscular, inflamación sistémica, obesidad, resistencia a la insulina o disbiosis, moderar los carbohidratos de alta carga glucémica puede mejorar el terreno biológico que sostiene el dolor.
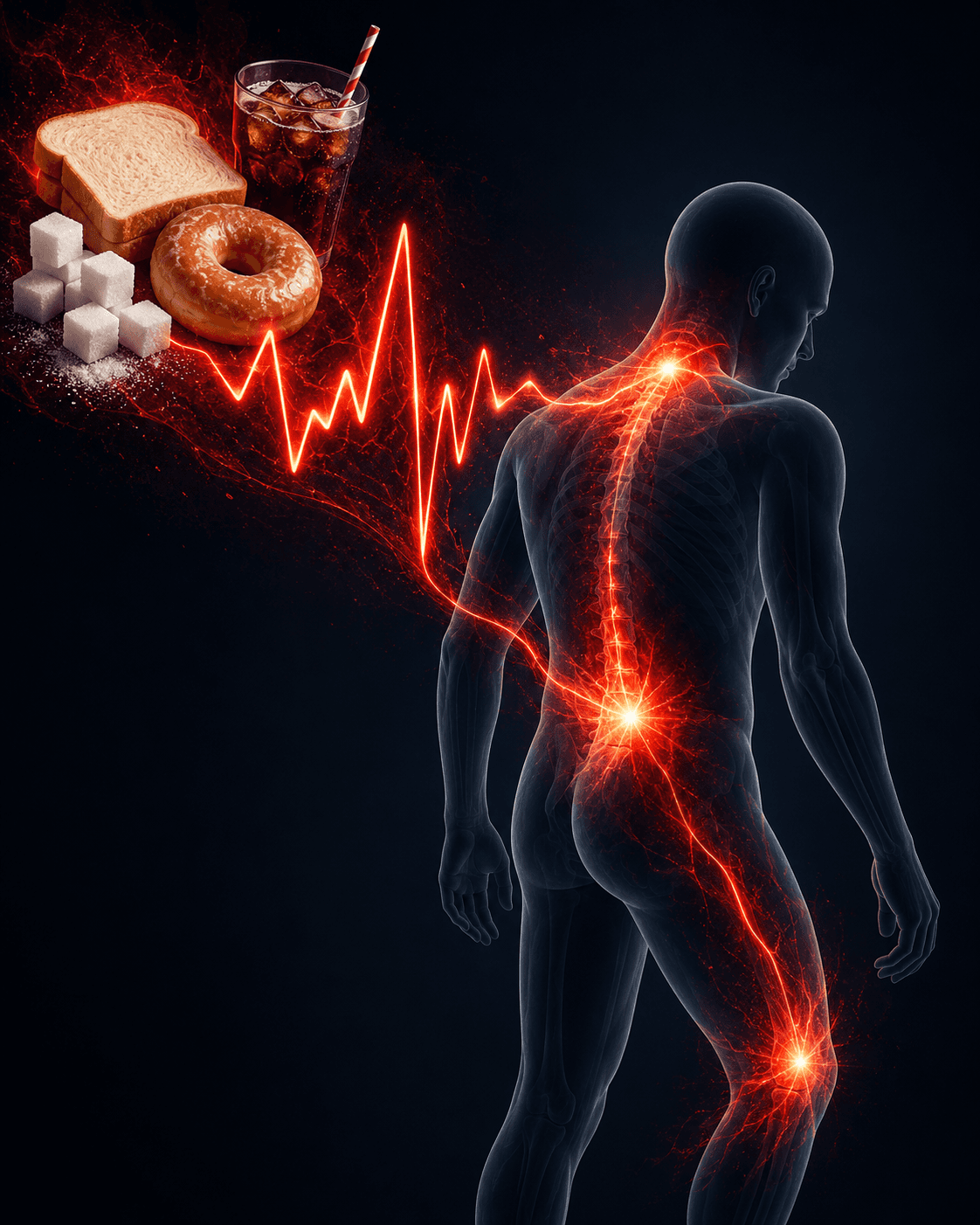
1. Picos de glucosa: el primer disparador
Cuando una persona toma muchos carbohidratos rápidos, la glucosa sube bruscamente en sangre. El cuerpo responde liberando insulina. Si esto ocurre de forma repetida, puede aparecer un estado de hiperinsulinemia y, con el tiempo, resistencia a la insulina.
La resistencia a la insulina no es solo un problema metabólico: se asocia a inflamación de bajo grado y alteraciones en señales inmunes como IL-6, TNF-α y otras citoquinas proinflamatorias. Estas moléculas pueden sensibilizar tejidos y vías nerviosas relacionadas con el dolor. La evidencia sobre índice/carga glucémica e inflamación no es totalmente uniforme, pero sí hay revisiones que relacionan dietas ricas en carbohidratos refinados y pobres en fibra con mayor inflamación metabólica.
Traducción clínica:
un organismo con glucosa e insulina continuamente elevadas suele estar en un estado menos reparador, más inflamatorio y más vulnerable a dolor persistente.
2. Inflamación: el puente entre dieta y dolor
El dolor crónico rara vez depende solo de una lesión local. Muchas veces hay un “volumen inflamatorio” de fondo. Ese volumen lo pueden subir:
exceso de azúcar;
harinas refinadas;
ultraprocesados;
obesidad visceral;
disbiosis intestinal;
mal sueño;
estrés crónico;
sedentarismo;
déficit de micronutrientes.
Una dieta alta en carbohidratos refinados y baja en fibra puede favorecer inflamación sistémica. Esa inflamación activa al sistema inmune y puede aumentar la sensibilidad de nociceptores, que son las terminaciones nerviosas encargadas de detectar amenaza, daño o inflamación.
Por eso muchos pacientes dicen:
“Cuando como peor, me duele más.”
No es sugestión. Puede haber una base inmunometabólica real.
3. Glicación: cuando el exceso de glucosa “carameliza” tejidos
Una ruta muy importante es la formación de productos finales de glicación avanzada, conocidos como AGEs.
Cuando hay exceso de glucosa, esta puede unirse de forma no enzimática a proteínas, lípidos y estructuras tisulares. Es una especie de “caramelización biológica”. Los AGEs pueden favorecer:
rigidez del colágeno;
estrés oxidativo;
inflamación;
envejecimiento tisular;
peor función vascular;
irritación de vías inmunes.
Los AGEs dietéticos y endógenos se han relacionado con estrés oxidativo e inflamación, aunque la evidencia humana sobre la restricción de AGEs todavía es más clara en modelos animales que en todos los escenarios clínicos humanos.
Aplicado al dolor:
si los tejidos están más inflamados, más rígidos, peor irrigados y con mayor estrés oxidativo, es más probable que tendones, articulaciones, músculos y nervios sean más sensibles.
4. Microbiota intestinal: carbohidratos no es igual a fibra
Aquí hay que hilar fino. No es lo mismo:
Carbohidratos beneficiosos:
verduras, frutas enteras, legumbres, tubérculos, cereales integrales bien tolerados.
Carbohidratos problemáticos:
azúcar, bebidas azucaradas, harinas blancas, dulces, ultraprocesados, exceso de pan/pasta/arroz refinado.
Los primeros suelen aportar fibra, polifenoles, minerales y sustratos para bacterias beneficiosas. Los segundos pueden favorecer una microbiota más proinflamatoria, mayor permeabilidad intestinal y alteración de metabolitos.
La microbiota produce moléculas que dialogan con el sistema inmune, el nervio vago, el eje intestino-cerebro y el metabolismo. Revisiones recientes vinculan dieta, microbiota, inflamación y regulación epigenética como un eje relevante en enfermedades metabólicas e inflamatorias.
Esto es clave para Inout Renasci:
el intestino no solo digiere alimentos; también participa en la regulación inmunológica, emocional, inflamatoria y neurobiológica.
5. Dolor y sistema nervioso: la sensibilización central
El dolor crónico no siempre significa más daño. A veces significa más sensibilidad del sistema nervioso.
Cuando hay inflamación persistente, estrés oxidativo, alteraciones del sueño, hiperglucemia o disbiosis, el sistema nervioso puede volverse más reactivo. Esto se llama sensibilización central: el cerebro y la médula amplifican señales que antes no dolían o dolían menos.
Por eso una persona puede tener:
dolor muscular difuso;
hipersensibilidad;
fatiga;
niebla mental;
sueño no reparador;
intestino irritable;
migrañas;
dolor articular fluctuante.
En este contexto, reducir carbohidratos refinados no “cura mágicamente” el dolor, pero puede bajar ruido inflamatorio y metabólico. Menos ruido significa menos combustible para la sensibilización.
6. Epigenética: la dieta como señal que regula la expresión biológica
La epigenética estudia cómo el ambiente modifica la forma en que los genes se expresan sin cambiar la secuencia del ADN.
La alimentación es una de las señales ambientales más potentes. Una dieta alta en azúcar, baja en fibra y rica en ultraprocesados puede modificar:
inflamación;
microbiota;
estrés oxidativo;
metabolismo energético;
rutas de metilación;
acetilación de histonas;
expresión de genes relacionados con inmunidad, dolor y reparación tisular.
Dicho de manera sencilla:
La comida no solo aporta calorías. También envía instrucciones bioquímicas.
Cuando esas instrucciones son repetidamente proinflamatorias, el cuerpo puede activar programas de defensa, almacenamiento, hipervigilancia metabólica e inflamación. Cuando la dieta se ordena, se reduce el exceso de carga glucémica y se aumenta fibra, proteína, grasas saludables y micronutrientes, el organismo recibe una señal distinta: menos amenaza, más reparación.
7. Por qué al retirar o moderar carbohidratos algunas personas mejoran el dolor
La mejoría puede deberse a varios mecanismos simultáneos:
1. Menos picos de glucosa
Menos oscilaciones glucémicas significa menos estrés metabólico.
2. Menos insulina basal
Al bajar la hiperinsulinemia, puede reducirse el estado inflamatorio asociado a resistencia a la insulina.
3. Menos inflamación sistémica
Disminuyen señales inmunes que sensibilizan tejidos y nervios.
4. Menos glicación
Menos exceso de glucosa puede implicar menor formación de AGEs a largo plazo.
5. Mejor microbiota
Si se sustituyen harinas y azúcar por verduras, proteínas, grasas saludables, legumbres bien toleradas y alimentos reales, mejora el ecosistema intestinal.
6. Mejor sueño y energía
Menos subidas y bajadas de glucosa puede estabilizar energía, apetito y sueño. Y dormir mejor baja dolor.
7. Pérdida de grasa visceral
La grasa visceral no es inerte: produce adipoquinas y señales inflamatorias. Reducirla puede disminuir dolor mecánico e inflamatorio.
8. Pero cuidado: no todos deben hacer dieta cetogénica
Aquí está la precisión médica: moderar carbohidratos no significa necesariamente eliminarlos.
En muchos pacientes es suficiente con:
retirar azúcar añadido;
reducir pan, pasta, arroz blanco y bollería;
eliminar bebidas azucaradas;
priorizar verdura;
mantener fruta entera;
introducir proteína suficiente;
añadir grasas saludables;
ajustar legumbres/tubérculos según tolerancia;
individualizar según analítica, actividad física, microbiota, sueño y contexto clínico.
Las dietas muy bajas en carbohidratos pueden ayudar a algunos perfiles, pero no son necesarias ni ideales para todos. Además, si se hacen mal, pueden aumentar grasas saturadas, estreñimiento, déficit de fibra o problemas de adherencia.
La estrategia más inteligente suele ser:
menos carbohidrato refinado, más carbohidrato estructural y funcional.
Es decir: menos azúcar y harina; más fibra, vegetales y alimento real.
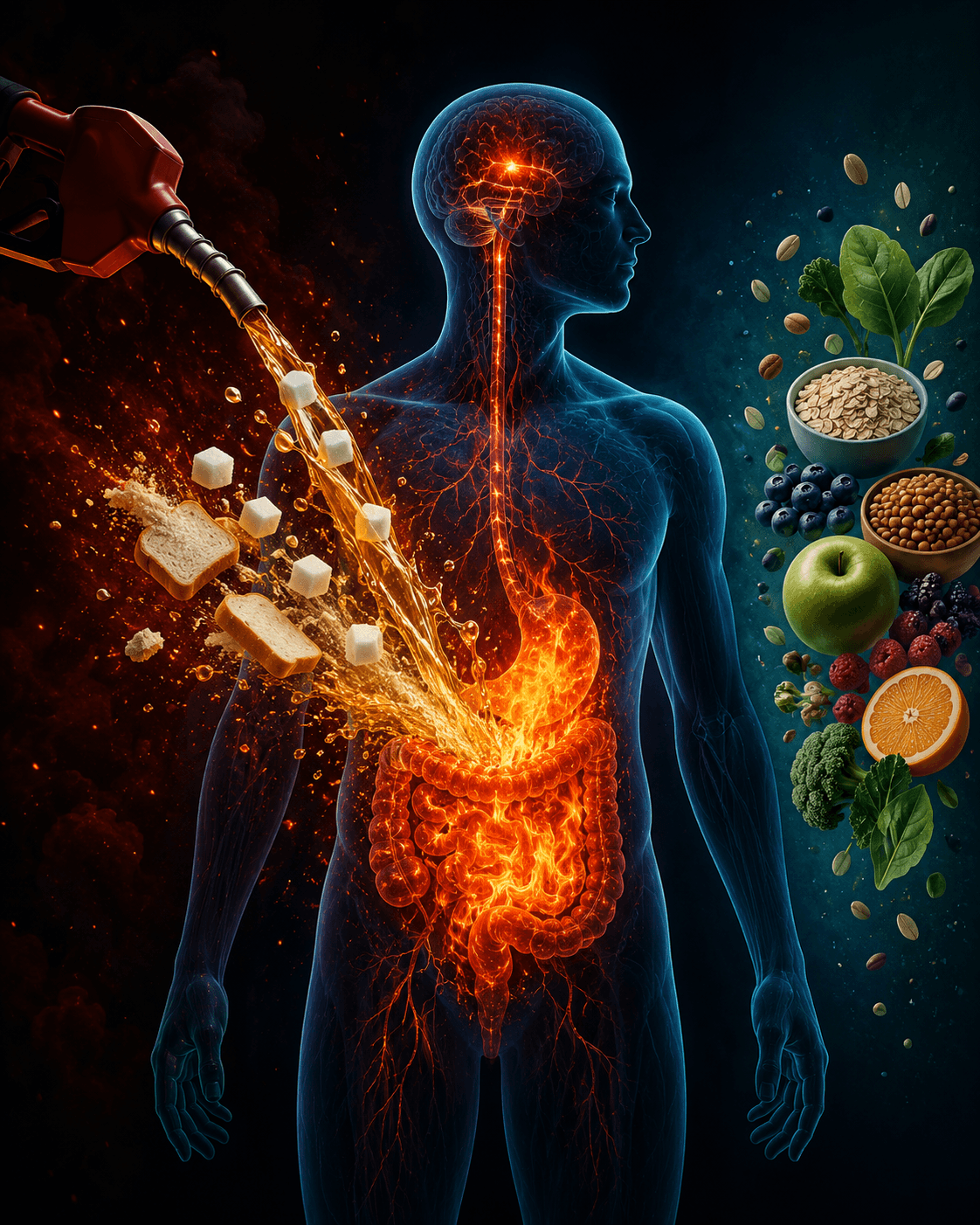
El exceso de carbohidratos refinados puede convertir la glucosa en inflamación, la inflamación en sensibilidad nerviosa y la sensibilidad nerviosa en dolor. Al moderarlos, el cuerpo deja de recibir una señal constante de alarma metabólica y puede recuperar capacidad de reparación.
No se trata de demonizar los carbohidratos. Se trata de entender que, en determinados cuerpos, especialmente cuando hay inflamación, estrés crónico, resistencia a la insulina, disbiosis o dolor persistente, el exceso de azúcar y harinas refinadas puede actuar como gasolina sobre un sistema ya encendido.
Por eso, cuando se modera esa carga y se cambia por comida real, proteína adecuada, fibra, grasas saludables y descanso, muchos dolores mejoran: no porque la dieta sea una “cura milagrosa”, sino porque se reduce el entorno biológico que mantenía el dolor activo.



